La Sindrome Metabolica: anche questione di centimetri
Negli ultimi decenni, si assiste ad progressivo spostamento delle maggiori cause di patologie mortali.
Da una parte, si assiste ad una flessione della mortalità cardiovascolare, a cui contribuiscono alcuni elementi in evoluzione: maggior efficienza negli interventi d’emergenza, ampia offerta farmacologica, interventi legati allo stile di vita (compreso un trend di diminuzione del fumo).
Purtroppo, come contraltare, si assiste ad un incremento dei cosiddetti fattori di “rischio cardiometabolico” come obesità e alterato controllo glicemico. In questo quadro gioca un ruolo di primo piano la scarsa attività fisica (eppure, basterebbe così poco! ad esempio…. camminare)
NUMERI DA PAURA
Si stima che più di 1 miliardo di persone nel mondo siano in sovrappeso, di cui >300 milioni obese (*). Sono soprattutto quelle del Nuovo Mondo, non solo nelle sue zone più ricche ma anche in quelle in difficoltà economiche. D’altra parte, il cibo di bassa qualità ha un costo irrisorio, mentre quello di alto valore nutrizionale è un po’ più elevato (“Buono e caro: il costo del cibo di qualità“).
E’ un elemento che ancora colpisce moltissimo noi Europei, quando visitiamo, ad esempio, gli Stati Uniti. Gli studi sulla popolazione mettono a fuoco in modo spietato il quadro: negli USA addirittura oltre il 60% degli adulti sono in sovrappeso o obesi e il numero dei bambini e adolescenti obesi è in continuo aumento.
La situazione ed il pericoloso trend che si delinea rendono l’obesità una vera e propria pandemia. C’è di più: parallelamente a questo aumento di obesità, si assiste all’incremento del diabete, attualmente stimato in oltre 171 milioni di individui nel mondo, con previsione di incremento fino a 366 milioni entro il 2030 (con una prevalenza pari al 4.4% nella popolazione generale).
Negli Stati Uniti, appunto, i casi di diabete nel 2005 erano già 20.8 milioni, con una prevalenza addirittura del 7.0%!
Doppio legame, quindi, tra accumulo adiposo e problematiche glicemiche.
In particolare, scendendo ancora più a fondo si identifica la maggior pericolosità nel connubio
OBESITA’ VISCERALE ↔ INSULINO-RESISTENZA
Intorno a questa accoppiata infernale, si muovono altri potenti fattori di rischio, come dislipidemia (in particolare trigliceridi e basso colesterolo HDL), ipertensione, marker infiammatori ( proteina C-reattiva e citochine proinfiammatorie).
UN CLUSTER DI ASSASSINI
Per identificare un quadro di pericolo, si è iniziato a comporre un puzzle, evidenziando possibili interazioni tra tutte queste misurazioni oggettive. E’ stato identificato un cluster composito di elementi di rischio che purtroppo si rafforzano reciprocamente.
Dico “si è iniziato” perché le definizioni di questa SINDROME METABOLICA non sono univoche. Oltre a questa, infatti, che rimane la più usata e riconosciuta, si parla anche di “Sindrome dell’insulino-resistenza” (ancora a sottolineare come il quadro glicemico/insulinico sia centrale), oppure “Sindrome Dismetabolica X” e “Sindrome di Reaven“.
Per di più dopo le prime tabelle di riferimento, si assiste ad un continuo, dinamico, aggiustamento. Ed è probabile che anche in futuro si potranno modulare i valori di riferimento, o integrare la definizione, in base all’andamento dei diversi parametri inseriti ed ai cambi di stile di vita che abbiamo davanti.
LE PRIME DEFINIZIONI
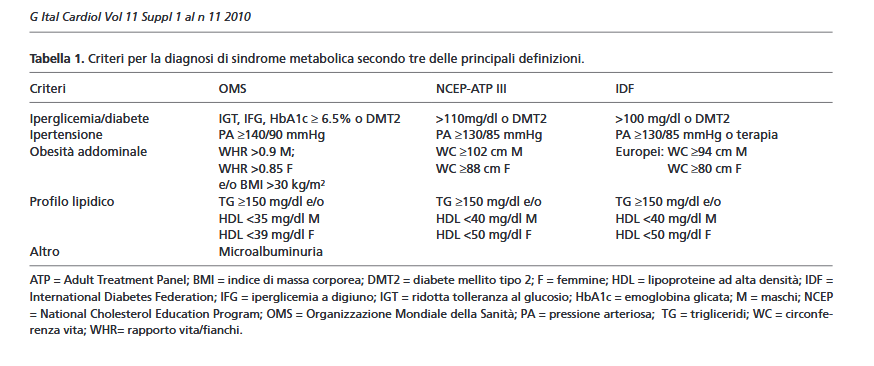
Nel 1998 l’Organizzazione Mondiale della Sanità (OMS) ne propone una prima definizione. Progressivamente ne sono seguite altre che differiscono per il tipo ed il numero di variabili considerate e per i livelli di cut-off usati (vedi Tabella).
La definizione più nota ed applicata nella pratica clinica è quella del National Cholesterol Education Program Adult Treatment Panel (ATP) III del 2001(**).
Non viene considerato un elemento specifico di insulino-resistenza, ma piuttosto la presenza contemporanea di tre variabili tra le seguenti:
- obesità addominale
- ipertensione
- ipetrigliceridemia
- basso colesterolo HDL
- glicemia >110 mg/dl.
Nel 2005 interviene l’International Diabetes Federation (IDF) interviene con una propria definizione, mettendo un focus maggiore sull’obesità viscerale (***).
L’eccesso di adipe a livello addominale diventa elemento essenziale nella diagnosi. Per identificare a pieno titolo la Sindrome Metabolica si debbono poi aggiungere altri due criteri tra quelli già definiti.
L’IDF ha inoltre abbassato anche i cut-off per glicemia e pressione arteriosa, proprio per stabilire una correlazione più forte con l’aspetto glicemico ed i potenziali danni al sistema circolatorio.
Successive raffinazione dei valori limiti sono state apportate dall’American Heart Association ed il National Heart, Lung and Blood Institute: il livello diagnostico della glicemia è stato abbassato da 110 a 100 mg/dl, ed è stato introdotto il concetto che è sufficiente la presenza di una terapia di correzione (ad esempio contro ipertensione, dislipidemia, iperglicemia), anche a prescindere dai valori attuali dei vari parametri (proprio perché soggetti alla forzatura farmacologica).
Il discorso è molto complesso e, come sappiamo, coinvolge tanti aspetti, da quelli “non modificabili” (età, predisposizione genetica, interventi chirurgici) a quelli invece “modificabili” che comprendono alimentazione, attivazione fisica, fumo, utilizzo di sostanze tossiche, aspetti psicologici ed emotivi.
Ma c’è un elemento molto, molto semplice, che possiamo valutare in autonomia, subito, per avere una prima stima del nostro “rischio”: misurare la CIRCONFERENZA ADDOMINALE.
E’ un dato primario, evidenziato in modo forte dall’intervento dell’International Diabetes Federation (IDF) sulle tabelle di definizione della sindrome.
MISURIAMOCI LA VITA
Quindi, all’opera!

Basta prendere un semplice metro da sarta e misurare il proprio giro vita: adottando i valori più virtuosi, limite indicati, verifichiamo che la nostra circonferenza addominale (indicata come WC nella tabella) non superi i limiti indicati.
Cioè
- DONNA circonferenza vita MINORE DI 80 cm
- UOMO circonferenza vita MINORE DI 94 cm
Se i centimetri misurati sono di più, occorre correre ai ripari in modo urgente: dimagrimento intelligente (quindi mirato contro il grasso), aiuto a circolazione e pressione (movimento anche blando), modifica profonda della dieta, specie in termini qualitativi. Il medico guiderà un percorso strutturato per il recupero della salute.
Se invece la nostra circonferenza è su valori corretti, tanto meglio! Ma lavoriamo comunque sul corretto stile di vita, senza sottovalutare i segnali che il nostro corpo ci manda.
Quindi, una buona applicazione del Metodo DietaGIFT, con occhio attento alla qualità del cibo, a comporre una bella colazione, assumere il giusto apporto proteico, e condurre una vita sana ed attiva, per andare lontano (ma MOLTO lontano!) dalla Sindrome Metabolica.
Il Pensiero Scientifico Editore, Oct 2018
http://www.who.int/hpr/NPH/docs/gs_ obesity.pdf [Accessed September 29, 2010].
JAMA 2001; 285: 2486-97.
(***) Alberti KG, Zimmet P, Shaw J, for the IDF Epidemiology Task Force Consensus Group. The metabolic syndrome – a new worldwide definition.
Lancet 2005; 366: 1059-62.








